5月26日晚上9點30分�,漯河醫專二附院(漯河市骨科醫院���、漯河市立醫院)兒科響起一陣急促的電話鈴聲,正在值夜班的邵瓊哲醫師接到產科通知,有一早產兒即將出生���。
邵醫生立即聯系上級醫師單秋歌、值班護士徐彩云前往產科等待接應寶寶。0點18分,一名女寶寶出生�����,新生兒團隊立即給予面罩吸氧轉運至新生兒重癥監護室�。
由于該新生兒早產近兩月(僅33周),體重不到4斤�,出生后出現呻吟呼吸�����、吐沫,兒科診斷為 “肺發育不成熟”(NRDS),并給予無創呼吸機輔助通氣。然而�,30分鐘后患兒突然出現面色發紫���、呼吸困難�����、血氧驟降,考慮可能發生氣胸,新生兒團隊緊急電話聯系放射科�。
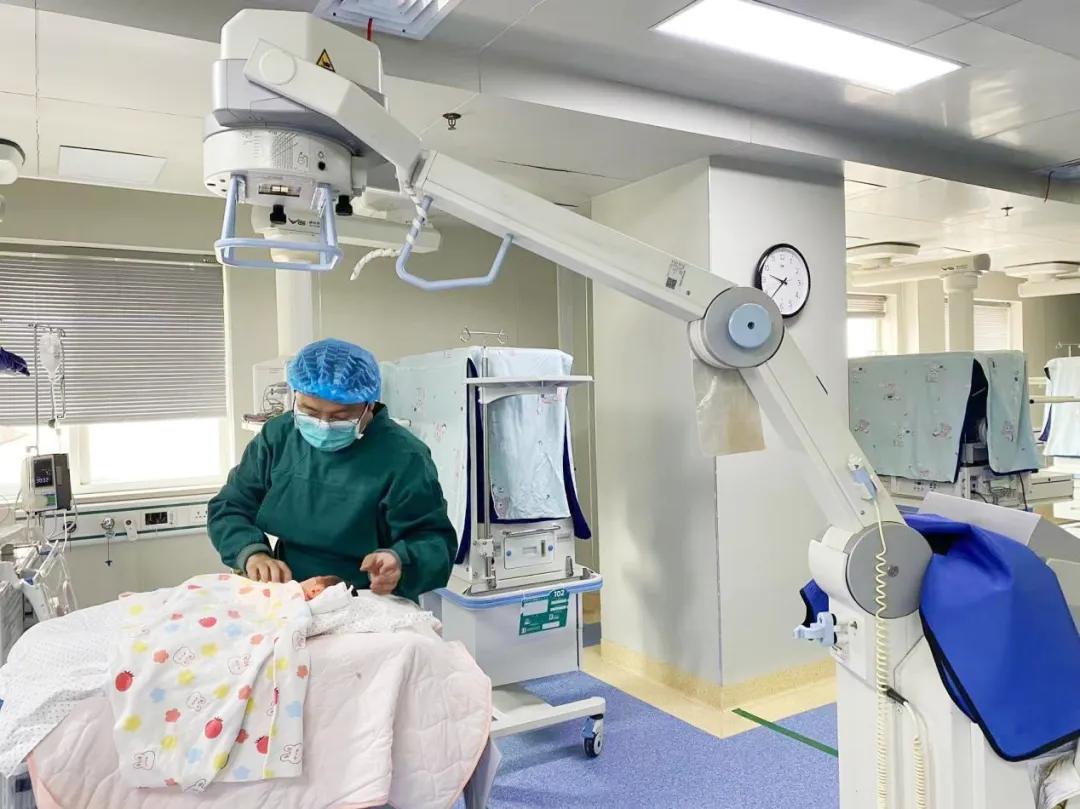
接到通知后�,放射科楊會磊�����、王斌兩位醫生隨即攜帶移動DR機趕到新生兒重癥監護室���,行胸片發現右肺被氣體壓縮90%(考慮張力性氣胸)���,需緊急救治。一場緊張有序的生命接力賽開始了……
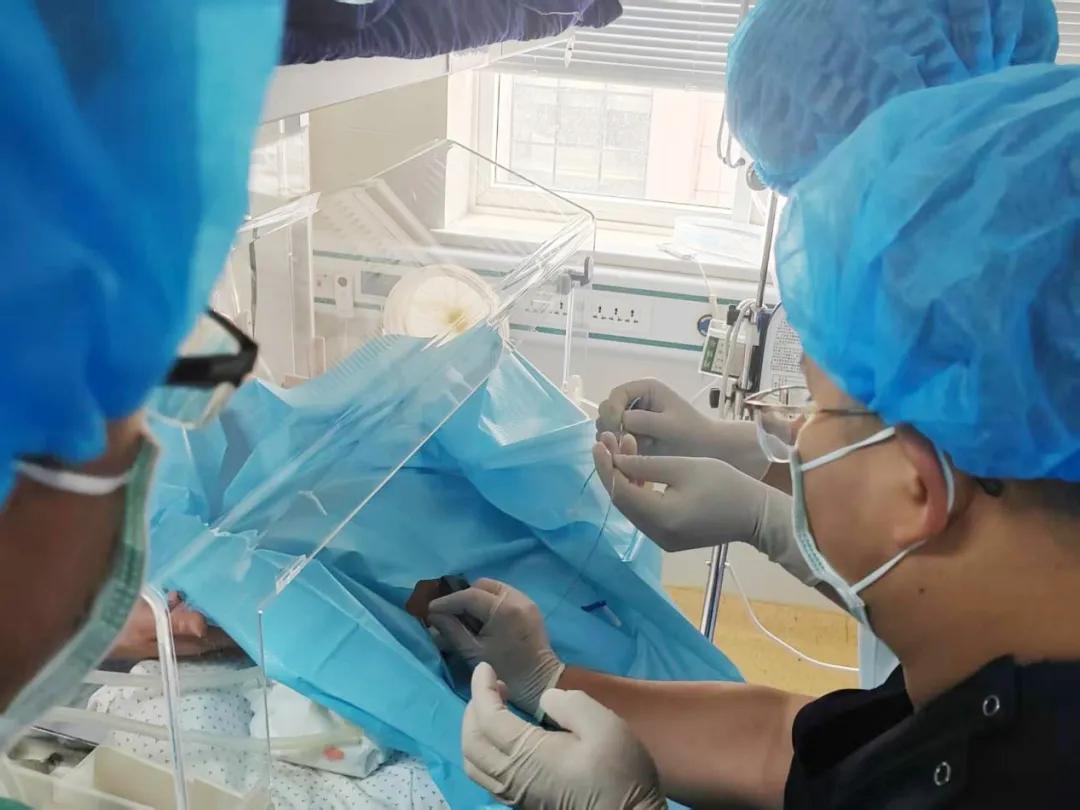
新生兒團隊立即更換無創呼吸機為“有創呼吸機”高頻震蕩通氣(減少肺損傷)�����,呼吸困難仍未緩解�����,血氧飽和度維持在85%左右�����,立即聯系胸外科劉鵬濤主任緊急會診。在仔細查看患兒情況后�,劉鵬濤診斷患兒為氣胸�,需行胸腔穿刺閉式引流術�,排氣緩解呼吸困難,立即準備進行麻醉�、行右側胸腔穿刺置管���,負壓引流排氣�。穿刺成功瞬間�,水封瓶內氣體“嘶嘶”排出,壓縮的肺重新張開���,約5分鐘后患兒呼吸困難明顯緩解,膚色轉紅潤�,血氧飽和度上升至95%左右�,一根細細的引流管緩解了危機�����,大家心里終于松了一口氣���。
接下來的72小時內�����,醫護密切監測患兒生命體征,精細調節呼吸機參數�,給予抗感染�����、靜脈營養支持治療,復查床旁胸片提示右肺完全復張�,呼吸平穩無反復�����,給予拔除胸腔穿刺引流管。
早產寶寶的氣胸救治如同拆除炸彈�����,快速診斷是剪斷導線�,精細護理是防爆屏障。在逐步邁過呼吸關���、感染關、喂養關�、營養關后�����,患兒已順利出院。
為表達對醫護人員的感激之情���,孩子父母專門將一封感謝信送到醫院,稱贊醫務人員“真是神圣又美麗” ���!
健康科普:
氣胸是在臟層胸膜和壁層胸膜之前胸膜腔內氣體異常聚集。
新生兒發生氣胸更多�����,足月兒發生率約1-2%�,早產兒約6%�����。臨床癥狀取決于氣胸的多少和張力�,呼吸窘迫體征包括:氣促���、胸廓凹陷�����、呻吟和鼻扇�����。
臨床表現可能有:嚴重呼吸窘迫、發紺、低氧血癥�����、氣促�、突然出現心率減慢并持續、突然出現收縮壓升高繼而脈壓減小和低血壓、胸廓不對稱(患側飽滿)���、腹脹(膈肌下移所致)、患側呼吸音降低、心尖搏動向健側移動。
臨床哪些情況需警惕氣胸和縱隔氣胸�����? 約1%的新生兒有無癥狀的氣胸���,更多見于男性、足月和過期產兒,常常累及單側���,住院后胸片發現�。其中約15%的嬰兒出生時有羊水胎糞污染。約15%-30%的氣胸患兒需要正壓通氣。張力性氣胸也可能由機械通氣導致�。( 邵瓊哲 單秋歌 )
責編:瘦馬 編審:王輝 終審:盧子璋